Нозокомиялык пневмония эң кеңири таралган жана олуттуу оорукана ичиндеги инфекция болуп саналат, анын ичинен вентилятор менен байланышкан пневмония (ВАП) 40% түзөт. Отко чыдамдуу патогендик микроорганизмдер менен шартталган VAP дагы эле оор клиникалык көйгөй болуп саналат. Көптөгөн жылдар бою көрсөтмөлөр VAPтын алдын алуу үчүн бир катар кийлигишүүлөрдү (мисалы, максаттуу тынчтандыруу, башты көтөрүү) сунуштап келет, бирок VAP трахеялык интубация менен ооруган бейтаптардын 40% га чейин пайда болот, натыйжада ооруканада узакка жатууга, антибиотиктерди колдонуунун көбөйүшүнө жана өлүмгө алып келет. Адамдар ар дайым натыйжалуу алдын алуу чараларын издеп жатышат.
Вентилятор менен байланышкан пневмония (VAP) пневмониянын жаңы башталышы, трахеялык интубациядан 48 саат өткөндөн кийин пайда болот жана реанимация бөлүмүндө (ЖББ) эң кеңири тараган жана өлүмгө алып келген оорукана ичиндеги инфекция болуп саналат. Америкалык жугуштуу оорулар коомунун 2016-жылдагы көрсөтмөлөрү VAPти ооруканадан алынган пневмониянын (HAP) аныктамасынан айырмалап турат (HAP трахеалдык түтүгү жок ооруканага жаткырылгандан кийин пайда болгон жана механикалык вентиляцияга байланышпаган пневмонияга тиешелүү; VAP бул пневмония жана трахеадан кийинки пневмония жана Европанын механикалык вентиляциясы деп эсептешет). VAP дагы эле HAPтын өзгөчө түрү болуп саналат [1-3].
Механикалык вентиляция алган бейтаптарда VAP оорусу 9%дан 27%га чейин жетет, өлүм көрсөткүчү 13%ды түзөт жана бул антибиотиктерди системалуу колдонуунун көбөйүшүнө, механикалык вентиляциянын узакка созулушуна, ICUда узакка калууга жана чыгымдардын өсүшүнө алып келиши мүмкүн [4-6]. Иммундук жетишсиздиги жок бейтаптардагы HAP/VAP адатта бактериялык инфекциядан улам келип чыгат жана жалпы патогендердин таралышы жана алардын туруктуулук мүнөздөмөлөрү аймакка, оорукана классына, пациенттердин популяциясына жана антибиотиктердин таасирине жараша өзгөрүп, убакыттын өтүшү менен өзгөрөт. Pseudomonas aeruginosa Европада жана Америкада VAP менен байланышкан патогендерге үстөмдүк кылган, ал эми Acinetobacter baumannii көбүрөөк Кытайдагы үчүнчү стационарларда изоляцияланган. VAP менен байланышкан бардык өлүмдөрдүн үчтөн биринен жарымына чейин инфекция түздөн-түз шартталган, Pseudomonas aeruginosa жана acinetobacter менен шартталган учурлардын өлүмүнүн көрсөткүчү жогору [7,8].
ЭҮЖӨ күчтүү гетерогендүүлүгүнө байланыштуу анын клиникалык көрүнүштөрүнүн, сүрөттөө жана лабораториялык изилдөөлөрдүн диагностикалык өзгөчөлүгү төмөн, ал эми дифференциалдык диагностиканын диапазону кенен, бул ЭҮЖӨ өз убагында диагноз коюуну кыйындатат. Ошол эле учурда, бактериялык каршылык VAP дарылоо үчүн олуттуу кыйынчылык туудурат. ЭҮЖӨ пайда болуу коркунучу механикалык желдетүүнү колдонуунун алгачкы 5 күнүндө суткасына 3%ды, 5тен 10 күнгө чейин суткасына 2%ды, калган убакта 1%ды түзөт деп болжолдонууда. Оорунун эң жогорку деңгээли көбүнчө вентиляциядан 7 күн өткөндөн кийин болот, ошондуктан инфекцияны эртерээк алдын алууга боло турган терезе бар [9,10]. Көптөгөн изилдөөлөр VAPтын алдын алууну карашты, бирок ондогон жылдар бою жүргүзүлүп жаткан изилдөөлөргө жана VAPтын алдын алуу аракеттерине карабастан (мисалы, интубациядан качуу, кайра интубациялоону болтурбоо, седацияны азайтуу, керебеттин башын 30° 45° көтөрүү жана оозеки тейлөө), оорунун азайышы байкалган жок жана ага байланыштуу өтө жогорку медициналык жүк сакталууда.
Ингаляциялык антибиотиктер 1940-жылдардан бери аба жолдорунун өнөкөт инфекцияларын дарылоодо колдонулуп келет. Ал инфекциянын максаттуу аймагына (башкача айтканда, дем алуу жолдоруна) дарыларды максималдуу жеткирүү жана системалык терс таасирлерди азайтышы мүмкүн болгондуктан, ар кандай ооруларда колдонуунун жакшы маанисин көрсөттү. Ингаляциялык антибиотиктер азыр АКШнын Азык-түлүк жана дары-дармек башкармалыгы (FDA) жана Европанын Дары-дармек агенттиги (EMA) тарабынан муковисцидоздо колдонууга уруксат берилген. Ингаляциялык антибиотиктер жалпы жагымсыз окуяларды көбөйтпөстөн, бронхоэктазда бактериялык жүктөмдү жана күчөшүнүн жыштыгын олуттуу кыскарта алат жана учурдагы көрсөтмөлөр аларды pseudomonas aeruginosa инфекциясы жана тез-тез күчөп турган бейтаптар үчүн биринчи катардагы дарылоо катары тааныган; Өпкө трансплантациясынын периоперациялык мезгилинде ингаляциялык антибиотиктер адъювант же профилактикалык дары катары да колдонулушу мүмкүн [11,12]. Бирок 2016-жылы АКШнын VAP көрсөтмөлөрүндө эксперттер чоң рандомизацияланган контролдонуучу сыноолордун жоктугунан улам адъюванттык ингаляциялык антибиотиктердин натыйжалуулугуна ишенишкен эмес. 2020-жылы жарыяланган 3-фаза сыноосу (INHALE) да оң натыйжаларды ала алган жок (VAP пациенттери тарабынан пайда болгон Грам-терс бактериялык инфекция үчүн амикацин менен көк тамырга антибиотиктерди дем алуу, кош сокур, рандомизацияланган, плацебо башкарылуучу, эффективдүүлүктүн 3-фазалык сыноосу, жалпысынан 807 + дары-дармек менен 10 күн бою жардам берилген пациенттер).
Бул контекстте, Франциядагы Регионалдык университет ооруканасынын Турлар борборунун (CHRU) изилдөөчүлөрү жетектеген топ башка изилдөө стратегиясын кабыл алып, тергөөчү тарабынан демилгеленген, көп борборлуу, кош сокур, рандомизацияланган контролдонуучу эффективдүү сыноону (AMIKINHAL) өткөрүштү. VIP алдын алуу үчүн ингаляцияланган амикацин же плацебо Франциядагы 19 икуста салыштырылган [13].
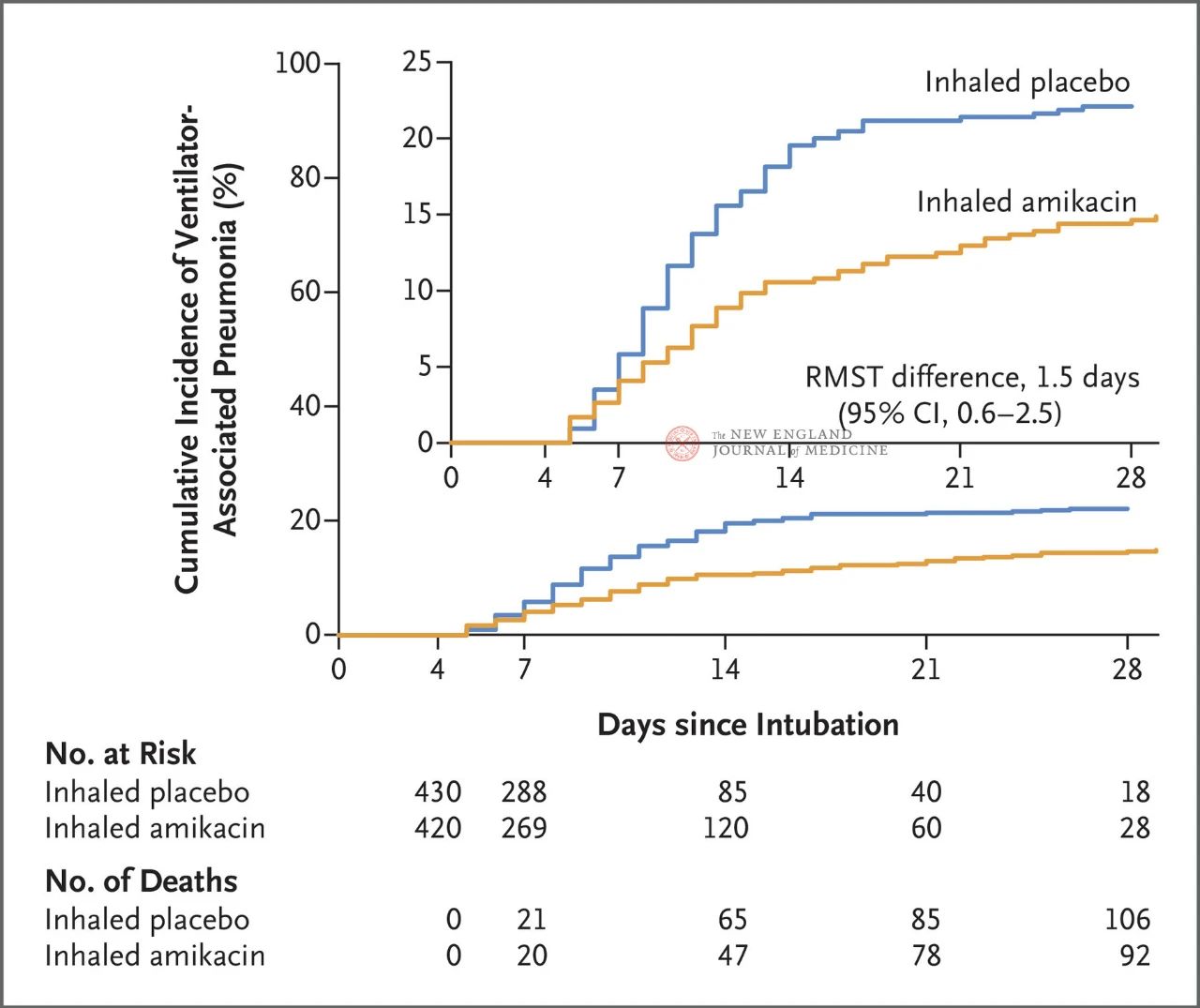
72 сааттан 96 саатка чейин инвазивдүү механикалык желдеткичи бар жалпы 847 бойго жеткен бейтап 1:1 амикацин менен ингаляцияга (N= 417,20 мг/кг идеалдуу дене салмагы, QD) же плацебо ингаляциясына (N=430, 0,9% натрий хлоридинин эквиваленти 3 күнгө) кокусунан дайындалган. Негизги акыркы чекит 28 күнгө чейин рандомизацияланган тапшырыктын башынан VAP биринчи эпизоду болгон.
Сыноонун натыйжалары көрсөткөндөй, 28 күндө амикацин тобундагы 62 бейтапта (15%) VAP жана плацебо тобундагы 95 бейтап (22%) VAP иштеп чыккан (VAP үчүн чектелген орточо жашоо айырмасы 1,5 күн болгон; 95% CI, 0,6 ~ 2,5; P = 0,004).
Коопсуздук жагынан алганда, амикацин тобундагы жети бейтап (1,7%) жана плацебо тобундагы төрт бейтап (0,9%) сыноо менен байланышкан олуттуу терс окуяларды башынан өткөргөн. рандомизациялоо боюнча курч бөйрөк жаракат алган жок адамдардын арасында, amikacin тобунда 11 бейтаптар (4%) жана плацебо тобунда 24 бейтаптар (8%) 28 күнү курч бөйрөк жаракат алган (HR, 0.47; 95% CI, 0.23 ~ 0.96).
Клиникалык сыноодо үч маанилүү жагдай бар. Биринчиден, изилдөө дизайны жагынан, AMIKINHAL сыноосу IASIS сынагына (143 бейтапты камтыган рандомизацияланган, кош сокур, плацебо көзөмөлүндөгү, параллелдүү фаза 2 сыноо) бурат. Амикацин – фосфомициндин коопсуздугун жана эффективдүүлүгүн баалоо үчүн VAP менен шартталган грам-терс бактериялык инфекцияны системалуу дарылоодо жана INHALE сынагында VAPтын алдын алууга багытталган сабактар терс натыйжалар менен аяктап, салыштырмалуу жакшы натыйжаларга жетишкен. Механикалык вентиляциясы жана VAP менен ооруган бейтаптарда жогорку өлүмдүн жана узак ооруканада жатуунун өзгөчөлүктөрүнөн улам, эгерде амикацин ингаляциясы бул бейтаптардын өлүмүн жана ооруканада болууну кыскартууда бир топ башка натыйжаларга жетише алса, ал клиникалык практика үчүн баалуураак болот. Бирок, ар бир пациентте жана ар бир борбордо кеч дарылоо жана кам көрүүнүн гетерогендүүлүгүн эске алуу менен, изилдөөгө тоскоол боло турган бир катар чаташтыргыч факторлор бар, андыктан ингаляциялык антибиотиктерге тиешелүү оң натыйжаны алуу да кыйын болушу мүмкүн. Ошондуктан, ийгиликтүү клиникалык изилдөө мыкты изилдөө дизайнын гана эмес, ошондой эле тиешелүү баштапкы чекиттерди тандоону талап кылат.
Экинчиден, аминогликозиддик антибиотиктер ар кандай VAP көрсөтмөлөрүндө бир дары катары сунушталбаса да, аминогликозиддик антибиотиктер VAP менен ооруган бейтаптардагы кеңири таралган козгогучтарды камтышы мүмкүн (анын ичинде pseudomonas aeruginosa, acinetobacter ж. Ингаляциялык антибиотиктердин арасында аминогликозиддик антибиотиктер кеңири колдонулат. Бул документ мурда жарыяланган майда үлгүлөрдөгү гентамицинди интрахеяга киргизүүнүн эффектинин өлчөмүн комплекстүү баалоого шайкеш келет, бул VAPтын алдын алууда ингаляциялык аминогликозиддик антибиотиктердин таасирин биргелешип көрсөтөт. Ошондой эле ингаляциялык антибиотиктерге байланыштуу сыноолордо тандалган плацебо контролунун көпчүлүгү кадимки туздуу туз экенин белгилей кетүү керек. Бирок, кадимки туздун атомизацияланган ингаляциясынын өзү какырыкты суюлтууда жана какырыкты чыгарууда белгилүү роль ойной тургандыгын эске алганда, кадимки туз изилдөөнүн натыйжаларын талдоодо белгилүү бир тоскоолдуктарды жаратышы мүмкүн, бул изилдөөдө ар тараптуу каралышы керек.
Мындан тышкары, HAP/VAP дары-дармектерин жергиликтүү адаптациялоо, ошондой эле антибиотиктерди алдын алуу маанилүү. Ошол эле учурда, интубация убактысынын узактыгына карабастан, жергиликтүү ЖБКнын экологиясы көп дарыга туруктуу бактерияларды жуктуруп алуу үчүн эң маанилүү коркунуч фактору болуп саналат. Ошондуктан эмпирикалык дарылоо мүмкүн болушунча жергиликтүү ооруканалардын микробиология маалыматтарына таянышы керек жана үчүнчү даражадагы ооруканалардын көрсөтмөлөрүнө же тажрыйбасына сокур түрдө кайрыла албайт. Ошол эле учурда, механикалык вентиляцияны талап кылган катуу оорулуу бейтаптар көп системалуу оорулар менен айкалышат жана стресс абалы сыяктуу бир нече факторлордун биргелешкен аракети астында ичеги микробдорунун өпкө менен кайчылашуу көрүнүшү да болушу мүмкүн. Ички жана тышкы суперпозициядан келип чыккан оорулардын жогорку гетерогендүүлүгү, ошондой эле ар бир жаңы кийлигишүүнүн масштабдуу клиникалык илгерилетүү узак жол экенин аныктайт.
Посттун убактысы: 2023-жылдын 2-декабрына чейин